Воспалительные заболевания локтевого сустава относятся к группе заболеваний, характеризующихся воспалением соединительных тканей и структур, образующих локтевой сустав. Это может включать суставную сумку, сухожилия, связки и окружающие ткани. Воспаление в локтевом суставе может привести к боли, отечности, ограничению движения и функциональным нарушениям.
В локтевом суставе часто встречаются различные воспалительные заболевания, которые могут вызывать дискомфорт и проблемы с функциональностью. Некоторые из наиболее распространенных воспалительных заболеваний, связанных с локтевым суставом, включают:
-
эпикондилит (теннисный и гольфистский локоть): это состояние, при котором происходит воспаление сухожилий, присоединяющихся к локтевому суставу. Теннисный локоть связан с воспалением сухожилий на внешней стороне локтя, а гольфистский локоть - на внутренней стороне. Оба синдрома характеризуются болезненностью вокруг локтя и ограничением движения;
-
бурсит: бурсит локтевого сустава возникает из-за воспаления суставной сумки, которая служит для смягчения трения между сухожилиями и костями. Она может вызвать болевые ощущения, отечность и ограничение движения;
-
синовит: синовит характеризуется воспалением синовиальной оболочки, которая окружает локтевой сустав и вырабатывает суставную жидкость. Он может вызывать болезненность, отечность и ограничение движения в локтевом суставе;
-
артрит: артрит локтевого сустава означает воспаление самого сустава. Это может быть вызвано различными причинами, включая ревматоидный артрит, остеоартрит и другие системные воспалительные заболевания. Артрит сопровождается болезненностью, отечностью, ограничением движения и может прогрессировать с течением времени.
Это наиболее распространенные воспалительные заболевания локтевого сустава, которые мы подробно рассмотрим. Расскажем о симптомах, диагностике и методах лечения каждого из них.
Эпикондилит
Описание эпикондилита и его причины
Эпикондилит, также известный как "теннисный локоть" или "гольфистский локоть", является воспалительным состоянием сухожильных вставок, присоединяющихся к локтевому суставу. Оно обычно вызывается повреждением или микротравмами сухожилий при выполнении повторяющихся движений рук и запястья, особенно при игре в теннис или гольф. Теннисный локоть относится к воспалению сухожилий на внешней стороне локтя, в то время как гольфистский локоть связан с воспалением сухожилий на внутренней стороне локтя.
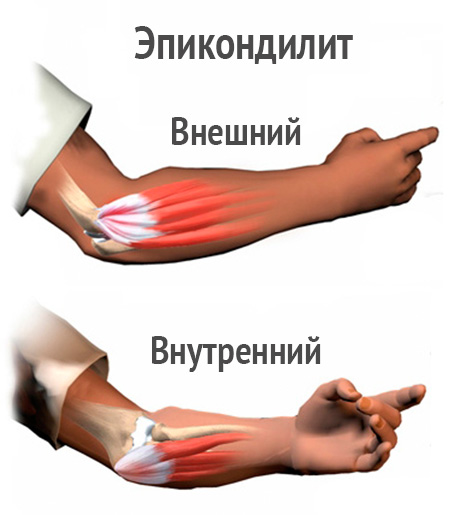
Симптомы и клиническая картина
Основными симптомами эпикондилита являются болезненность и дискомфорт вокруг локтя, которые могут распространяться по предплечью и кисти. Боль обычно усиливается при выполнении движений, которые нагружают сухожилия, например, при сжатии руки, повороте запястья или поднятии предметов. Могут наблюдаться также ощущение слабости и ограничение движения в локтевом суставе.
Диагностика эпикондилита
Диагностика эпикондилита обычно основывается на клинической картине и истории болезни. Врач проводит физическое обследование, оценивает болезненные точки и проводит тесты движения, чтобы проверить функциональность локтевого сустава. В некоторых случаях может потребоваться проведение рентгенографии или других дополнительных исследований для исключения других возможных причин боли.
Консервативное лечение:
-
Покой и ограничение нагрузки: важно предоставить затронутым сухожилиям возможность отдыха и заживления. Ограничение активностей, которые вызывают болезненность, помогает снизить воспаление и дает время для восстановления.
-
Физиотерапия и растяжка: физиотерапия может быть полезной для укрепления мышц и сухожилий, улучшения гибкости и снижения боли. Растяжка мышц предплечья и рук также может помочь в уменьшении нагрузки на сухожилия.
-
Использование ортезов и подушек: для уменьшения нагрузки на локтевой сустав и сухожилия могут быть рекомендованы ортезы, например, эластичные бандажи или специальные подушки, которые поддерживают запястье и предплечье.
Медикаментозное лечение:
-
Нестероидные противовоспалительные препараты (НПВП): НПВП, такие как ибупрофен или диклофенак, могут быть рекомендованы для снижения воспаления, боли и отека. Однако их длительное использование должно быть ограничено под наблюдением врача.
-
Инъекции кортикостероидов: в некоторых случаях, когда симптомы эпикондилита сильные и не реагируют на другие методы лечения, может быть рекомендовано введение кортикостероидов непосредственно в область воспаления. Это может помочь снизить воспаление и облегчить симптомы.
Хирургическое лечение (в случае неэффективности консервативных методов):
-
Резекция сухожилия: в некоторых случаях хирургическое вмешательство может быть рекомендовано, особенно если консервативные методы не приводят к улучшению. Одним из методов хирургического лечения эпикондилита может быть резекция или удаление поврежденных участков сухожилий.
-
Репарация сухожилия: в более серьезных случаях, когда сухожилие полностью разорвано или повреждено, может потребоваться репарация сухожилия. Это может включать швы или реконструкцию сухожилия для восстановления его нормальной функции.
Важно отметить, что выбор метода лечения эпикондилита зависит от тяжести симптомов, продолжительности заболевания и индивидуальных особенностей пациента. Поэтому важно обратиться к врачу для оценки и назначения наиболее подходящего лечения.
Бурсит
Описание бурсита и его причины
Бурсит - это воспалительное состояние синовиальной сумки, называемой бурсой. Бурса представляет собой мешок, заполненный синовиальной жидкостью, который служит для снижения трения между сухожилиями, костями и другими тканями в суставах. Бурсит обычно возникает в результате повреждения или раздражения бурсальной сумки. Причинами бурсита могут быть механическая травма, повторяющиеся движения, длительное давление, инфекция или системные заболевания, такие как ревматоидный артрит или подагра.
Симптомы и клиническая картина
Основными симптомами бурсита являются болезненность, отечность и ограничение движения в области пораженной бурсы. Боль может быть хронической или остро начинаться и усиливаться при движении или прикосновении к пораженной области. Кожа над бурсой может быть покрасневшей или нагретой. В случае инфекционного бурсита могут наблюдаться признаки инфекции, такие как лихорадка, покраснение и гнойное выделение.
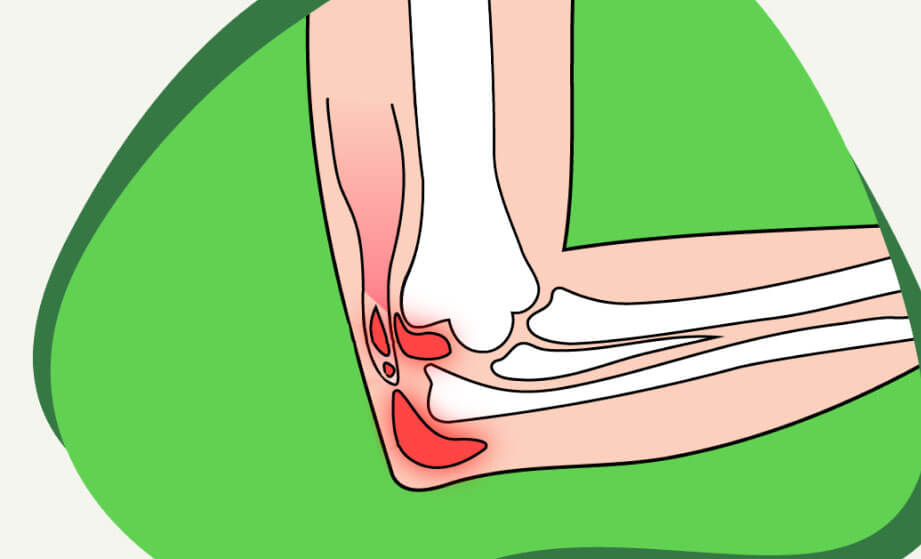
Диагностика бурсита
Диагностика бурсита обычно основывается на клинической картине и физическом обследовании. Врач оценивает симптомы, проверяет болезненные точки и проводит пальпацию пораженной области. В некоторых случаях может быть необходимо проведение дополнительных исследований, таких как ультразвуковое исследование или рентгенография, чтобы исключить другие возможные причины симптомов.
Консервативное лечение:
-
Покой и ограничение нагрузки: важно предоставить пораженной бурсе достаточное время для заживления. Ограничение активностей, которые усиливают симптомы, помогает снизить воспаление и способствует выздоровлению.
-
Использование ледяных примочек и компрессии: нанесение ледяных примочек на пораженную область может помочь снизить отечность и облегчить боль. Компрессионный бинт или эластичный бандаж также могут быть использованы для поддержки и снижения отечности.
-
Нестероидные противовоспалительные препараты (НПВП): НПВП, такие как ибупрофен или диклофенак, могут быть рекомендованы для снижения воспаления, боли и отека. Однако их длительное использование должно быть ограничено под наблюдением врача.
Аспирация бурсы (при наличии большого скопления жидкости)
В случае большого скопления жидкости в бурсе, врач может решить провести процедуру аспирации. При аспирации с помощью иглы и шприца из бурсы удаляется излишняя жидкость, что способствует снижению давления и уменьшению боли.
Хирургическое лечение (в редких случаях):
Эксцизия бурсы: в некоторых случаях, когда консервативное лечение не приводит к улучшению состояния, может потребоваться хирургическое вмешательство. Врач может решить удалить бурсу хирургическим путем. Это может быть необходимо при хронической бурсите или при наличии крупного скопления жидкости, которое не поддается консервативному лечению.
Важно отметить, что данный текст не является руководством по самолечению, и любое лечение или процедуры следует проводить под руководством квалифицированного медицинского специалиста. Если у вас есть подозрение на бурсит или проблемы с суставами, рекомендуется обратиться к врачу для оценки и назначения соответствующего лечения.
Синовит
Описание синовита и его причины
Синовит - это воспаление синовиальной оболочки, которая выстилает внутреннюю поверхность суставов. Синовиальная оболочка производит синовиальную жидкость, которая смазывает суставы и обеспечивает им питание. Синовит может быть вызван различными причинами, включая травму, инфекцию, аутоиммунные заболевания (например, ревматоидный артрит), подагру или другие воспалительные состояния.
Симптомы и клиническая картина
Основными симптомами синовита являются болезненность, отечность и ограничение движения в пораженном суставе. Боль обычно усиливается при движении и может сопровождаться скрипом или щелчками в суставе. Кожа над пораженным суставом может быть покрасневшей и горячей на ощупь. В случае инфекционного синовита могут наблюдаться признаки инфекции, такие как лихорадка, покраснение и гнойное выделение из сустава.
Диагностика синовита
Диагностика синовита включает клинический осмотр, анамнез (сбор информации о симптомах и предшествующих событиях) и дополнительные исследования. Врач проводит физическое обследование сустава, оценивает симптомы и проводит пальпацию пораженной области. Дополнительные исследования, такие как рентгенография, ультразвуковое исследование или магнитно-резонансная томография (МРТ), могут быть использованы для более точной оценки состояния сустава.
Консервативное лечение:
-
Покой и ограничение нагрузки: важно предоставить пораженному суставу достаточное время для заживления. Ограничение активностей, которые усиливают симптомы, помогает снизить воспаление и ускорить выздоровление.
-
Нестероидные противовоспалительные препараты (НПВП): принятие НПВП, таких как ибупрофен или диклофенак, может помочь снизить воспаление, уменьшить боль и отечность в пораженном суставе. Однако их длительное использование должно быть ограничено под наблюдением врача.
-
Физиотерапия и растяжка: физиотерапевтические упражнения и растяжка могут помочь укрепить мышцы вокруг пораженного сустава, улучшить его подвижность и снизить болевые ощущения.
Медикаментозное лечение:
-
Инъекции кортикостероидов: врач может рекомендовать инъекции кортикостероидов (глюкокортикостероиды) в пораженный сустав для снижения воспаления и симптомов синовита. Кортикостероиды могут быть особенно полезны при синовите, вызванном ревматоидным артритом.
-
Инъекции гиалуроната: гиалуронат - это вещество, которое естественным образом присутствует в суставной жидкости. Инъекции гиалуроната могут помочь смазать и смягчить сустав, улучшить подвижность и снизить болевые ощущения.
Хирургическое лечение (в случае неэффективности консервативных методов):
Артроскопия и синовэктомия: если консервативные методы не приводят к достаточному улучшению, врач может рекомендовать хирургический вмешательство. Артроскопия - это процедура, при которой с помощью небольшого инструмента-артроскопа в сустав вводятся небольшие разрезы. С помощью артроскопии можно удалить воспаленную синовиальную ткань (синовэктомия), что может помочь улучшить симптомы и подвижность сустава.
Важно отметить, что лечение синовита должно быть индивидуальным и основываться на конкретных симптомах и причинах заболевания. Консультация с врачом является необходимым шагом для определения наиболее эффективного плана лечения.
Артрит
Описание артрита и его причины
Артрит - это воспаление одного или нескольких суставов, которое может быть вызвано различными причинами. Он может быть результатом воспалительных заболеваний, таких как ревматоидный артрит и воспалительный артрит, или дегенеративных заболеваний, таких как остеоартрит. Артрит также может быть вызван инфекцией, травмой или аутоиммунными реакциями, когда иммунная система организма атакует собственные ткани.
Симптомы и клиническая картина
Основными симптомами артрита являются болезненность, отечность, покраснение и ограничение движения в пораженных суставах. Боль может быть хронической или приступообразной. При воспалительных формах артрита могут наблюдаться симптомы общего недомогания, такие как утомляемость, лихорадка и потеря аппетита.
Диагностика артрита
Диагностика артрита включает сбор анамнеза, клинический осмотр суставов врачом и дополнительные исследования. Врач оценивает симптомы, историю болезни и проводит физическое обследование пораженных суставов. Дополнительные исследования, такие как анализы крови, рентгенография, ультразвуковое исследование или МРТ, могут быть использованы для более точной оценки состояния суставов и исключения других возможных причин симптомов.
Консервативное лечение:
-
Применение противовоспалительных препаратов: нестероидные противовоспалительные препараты (НПВП), такие как ибупрофен или диклофенак, могут быть использованы для снижения боли и воспаления в пораженных суставах. В некоторых случаях врач может назначить противоревматические препараты, такие как метотрексат или гидроксихлорохин.
-
Физиотерапия и упражнения для сохранения подвижности: физиотерапевтические процедуры и упражнения, проводимые под руководством специалиста, могут помочь укрепить мышцы вокруг пораженных суставов, улучшить подвижность и снизить болевые ощущения.
-
Использование ортезов и поддерживающих устройств: ортезы, такие как суставные шины или опоры, могут помочь снизить нагрузку на пораженные суставы и обеспечить поддержку и стабильность.
Медикаментозное лечение:
-
Нестероидные противовоспалительные препараты (НПВП): НПВП могут быть приняты в виде таблеток или применены местно в виде гелей или кремов для снижения воспаления и боли в суставах.
-
Инъекции кортикостероидов: в некоторых случаях, когда симптомы артрита сильно выражены, врач может назначить инъекции кортикостероидов непосредственно в пораженные суставы. Это может помочь снизить воспаление и облегчить боль.
-
Иммуномодулирующие препараты: при воспалительных формах артрита, таких как ревматоидный артрит, врач может назначить иммуномодулирующие препараты, которые модулируют иммунную систему, чтобы снизить воспаление и замедлить прогрессирование заболевания.
Хирургическое лечение (в случае неэффективности консервативных методов):
-
Артродез: артродез представляет собой хирургическую процедуру, при которой сустав фиксируется или сращивается. Это может использоваться в случаях, когда сустав становится нестабильным или когда другие методы лечения неэффективны.
-
Артропластика: артропластика - это процедура замены поврежденного сустава искусственным суставом. Она может быть проведена, когда пораженный сустав становится слишком поврежденным или болезненным, и другие методы лечения не помогают.
Важно понимать, что лечение артрита должно быть индивидуализированным и определяется врачом в зависимости от типа артрита, степени его проявления и общего состояния пациента.
Профилактика воспалительных заболеваний локтевого сустава
Осознание факторов риска
Осознание факторов риска является важным аспектом профилактики воспалительных заболеваний локтевого сустава. Важно знать, какие действия и условия могут способствовать развитию проблем в этой области. Некоторые из факторов риска включают повторяющиеся движения локтевого сустава, неправильную технику выполнения движений, недостаточное укрепление мышц предплечья и длительное напряжение на локтевой сустав.
Правильная техника выполнения движений
Правильная техника выполнения движений является важной частью профилактики воспалительных заболеваний локтевого сустава. Например, при поднятии тяжестей следует использовать силу ног и ягодиц, а не только силу рук и локтей. При выполнении повторяющихся движений, таких как работа на компьютере или игра на музыкальном инструменте, следует обращать внимание на правильную позицию рук и соблюдать эргономические принципы.
Укрепление мышц предплечья
Укрепление мышц предплечья может помочь уменьшить нагрузку на локтевой сустав и предотвратить развитие воспалительных заболеваний. Упражнения для предплечья, такие как сгибание и разгибание запястья с использованием гантелей или специальных устройств, могут быть полезны для укрепления этих мышц. Важно проводить тренировки под руководством специалиста, чтобы избежать неправильной техники или переутомления.
Регулярные перерывы и растяжка
Регулярные перерывы в активности, особенно при повторяющихся движениях локтевого сустава, могут помочь снизить риск развития воспалительных заболеваний. Во время перерывов рекомендуется выполнять растяжку мышц предплечья и шейно-плечевой области. Растяжка помогает улучшить гибкость мышц и суставов, снижает напряжение и улучшает кровообращение.
Использование ортезов и подушек
При выполнении повторяющихся движений локтевого сустава или при наличии рисковых факторов, таких как длительное напряжение на сустав, использование ортезов и подушек может быть полезным. Ортезы для локтевого сустава могут обеспечить поддержку и стабильность, а подушки могут помочь снизить нагрузку на сустав при сидячей работе или сном.
В заключение, профилактика воспалительных заболеваний локтевого сустава играет важную роль в поддержании его здоровья и предотвращении развития проблем. Осознание факторов риска, таких как повторяющиеся движения локтевого сустава и неправильная техника выполнения, является первым шагом к профилактике. Затем следует акцентировать внимание на правильной технике выполнения движений, укреплении мышц предплечья, регулярных перерывах и растяжке, а также использовании ортезов и подушек для поддержки и снижения нагрузки на сустав.
Правильная техника выполнения движений, такая как использование силы ног и ягодиц при поднятии тяжестей, а не только рук и локтей, поможет снизить риск повреждений локтевого сустава. Укрепление мышц предплечья через специальные упражнения поможет улучшить стабильность сустава и уменьшить риск воспаления. Регулярные перерывы в активности и растяжка помогут снять напряжение с локтевого сустава и улучшить гибкость мышц и суставов. Использование ортезов и подушек может быть полезным в случаях, когда требуется дополнительная поддержка и снижение нагрузки на сустав.
На информационном портале Osteogram мы предлагаем вам огромный опыт наших специалистов, который они собрали и воплотили в программах восстановления "Здоровый локоть и кисть". Благодаря нашей программе вы сможете снова двигаться без боли и заниматься любимым делом, либо попросту забыть о проблеме, которая преследовала вас много лет.
Важно понимать, что профилактика воспалительных заболеваний локтевого сустава включает комплексный подход, включающий осознание факторов риска, правильную технику выполнения движений, укрепление мышц предплечья, регулярные перерывы и растяжку, а также использование ортезов и подушек. Соблюдение этих мер поможет уменьшить риск развития воспалительных заболеваний локтевого сустава и поддерживать его здоровье. В случае наличия каких-либо симптомов или проблем с локтевым суставом, рекомендуется обратиться к врачу для диагностики и лечения.







